
Gravidanza Fisiologica
Cos’è
Per gravidanza fisiologica s’intende una gravidanza naturale che trascorre senza problemi o complicanze, come nel 90% dei casi. La sorveglianza prenatale della gravidanza fisiologica consiste in una serie di procedure, consigli ed esami che rappresentano l’iter di screening e di prevenzione di eventuali complicanze materne o fetali.
Come si effettua il monitoraggio
La visita del primo trimestre è determinante, poiché individua gravidanze a rischio e consente di orientare verso gli accertamenti più adatti. Il controllo mensile permette di rilevare eventuali patologie. I corsi di preparazione e le visite di fine gravidanza permettono di preparare il parto e il postparto.
Agenda della gravidanza
La gravidanza si divide in tre trimestri: il primo trimestre si conclude entro la 13° settimana, il secondo entro la 26° settimana; il terzo trimestre si conclude alla 40° settimana con il parto.
Ecco quali sono gli esami da eseguire nei diversi periodi:
Primo trimestre
Esami ematochimici.
Ecografia.
Secondo trimestre
Esami ematochimici come nel primo trimestre.
Test da carico di glucosio per la diagnosi di diabete gestazionale.
Ecografia morfologica (20° settimana), che studia attentamente la placenta, il battito cardiaco, i movimenti fetali e la quantità di liquido amniotico. Con questa ecografia si verificano le misure del bambino, il cuore, le dimensioni del cervelletto, la colonna vertebrale, gli arti, lo stomaco, i reni, la vescica. È possibile, inoltre, se la posizione del bimbo lo permette, evidenziare il sesso del nascituro.
Terzo trimestre
Esami ematochimici come nei trimestri precedenti.
Ecografia che evidenzia la morfologia del bambino per il controllo della crescita e lo sviluppo fetale, la posizione del bimbo, il controllo del liquido amniotico, la placenta e la sua inserzione.
Tracciati cardiotocografici (se non vi sono indicazioni differenti, si cominciano alla 38° settimana), che registrano l’attività cardiaca del bimbo e l’eventuale presenza di contrazioni uterine.
È fondamentale, durante tutto il corso della gravidanza, il monitoraggio pressorio e del peso.
Gravidanza a rischio
Cos’è
Ci sono alcuni casi in cui la gravidanza potrebbe essere a rischio. La gravidanza gemellare, quella della mamma diabetica o ipertesa, così come altre situazioni particolari come la minaccia d’aborto o di parto prematuro, richiedono un percorso più approfondito rispetto alla gravidanza fisiologica, con visite più frequenti, maggiori controlli, esami specifici.
L’identificazione precoce di una gravidanza a rischio permette di offrire l’assistenza più appropriata e di programmare i vari interventi da attuare durante la gravidanza e al momento del parto.
Come si diagnostica una gravidanza a rischio?
Quando la mamma ha meno di 17 anni o più di 35, se presenta anomalie pelviche, cardiopatie, con Rh negativo o se è fumatrice, ad esempio, si considera che la gravidanza presenti un fattore di rischio medio.
Invece, anemia grave della mamma, parto gemellare (per l’alta probabilità che si verifichi un parto prematuro), infezioni (toxoplasmosi, rosolia, herpes genitale, etc.), diabete gestazionale e preeclampsia sono i motivi più comuni per la diagnosi di gravidanza ad alto rischio.
Anche la storia clinica della futura mamma viene valutata per determinare se la gravidanza è a rischio: se ha avuto aborti spontanei in precedenti gravidanze, o altri problemi o malformazioni al feto, si considera che possa essere maggiormente a rischio rispetto a una gravidanza normale di soffrire complicazioni.
La maggior parte delle donne con storia di aborto ripetuto riesce ad avere uno o più figli dopo cure personalizzate e i giusti monitoraggi. Gli specialisti dello Studio Gineos possono consigliare terapie farmacologiche e non farmacologiche spesso determinanti per portare a termine la gravidanza nel miglior modo possibile.

Screening delle malattie genetiche
Quando è necessario lo screening
Durante la prima visita, il colloquio con il ginecologo può evidenziare se vi sia un rischio di ereditarietà, cioè se nella storia delle famiglie dei due genitori o nel loro stato di salute siano presenti elementi che potrebbero aumentare i rischi di avere un bambino con qualche difetto di sviluppo. È opportuno essere preparati a queste domande e rispondere con la massima sincerità e precisione, eventualmente portando con sé cartelle cliniche o relazioni mediche, per fornire al medico informazioni sicure e permettergli di decidere, insieme ai genitori, l’opportunità di uno screening.
Principali indicazioni per uno screening genetico
Presenza di una malattie genetica in uno o entrambi i genitori.
Età avanzata di uno o entrambi i genitori.
Consanguineità.
Sterilità di coppia.
Abortività ripetuta.
Infezione materna nei primi mesi di gravidanza.
Uno o più familiari affetti da malattie di sospetta o dimostrata origine genetica o da malformazioni congenite.
Un figlio affetto da una malattia di sospetta o provata origine genetica o da una malformazione congenita.
A cosa serve
Lo screening è finalizzato all’individuazione precoce di malattie per le quali esiste una cura. La diagnosi all’inizio della gestazione e nei primi giorni di vita è in grado migliorare in modo significativo la prognosi, riducendo significativamente il rischio e la mortalità. Una diagnosi precoce consente di iniziare rapidamente terapie specifiche che permettono una crescita e uno sviluppo adeguato e un buono stato di salute del bambino affetto.
In cosa consiste
Le malattie genetiche sono moltissime e si ricercano in genere quando uno o entrambi i genitori sono a rischio, sono affetti dalla specifica patologia o ne sono portatori. Per alcune malattie è sufficiente uno specifico esame del sangue o un’ecografia specifica, per altre possono essere necessarie l’Amniocentesi o la Villocentesi. Durante la Villocentesi un piccolo campione della placenta viene prelevato per fare il test. L’Amniocentesi consiste nel prelievo con un ago di un campione di liquido amniotico per via transaddominale.
Le malattie genetiche più frequenti nella popolazione italiana
Emofilia.
Talassemia.
Acondroplasia (una forma di nanismo).
Fibrosi Cistica.
Sindrome di Down.
Sindrome del Cromosoma X Fragile (ritardo mentale).
Sordità Congenita.
Distrofia Muscolare di Duchenne-Becker.
Malattia di Huntington.
Anemia Drepanocitica (Falciforme).
Sindrome di Noonan.
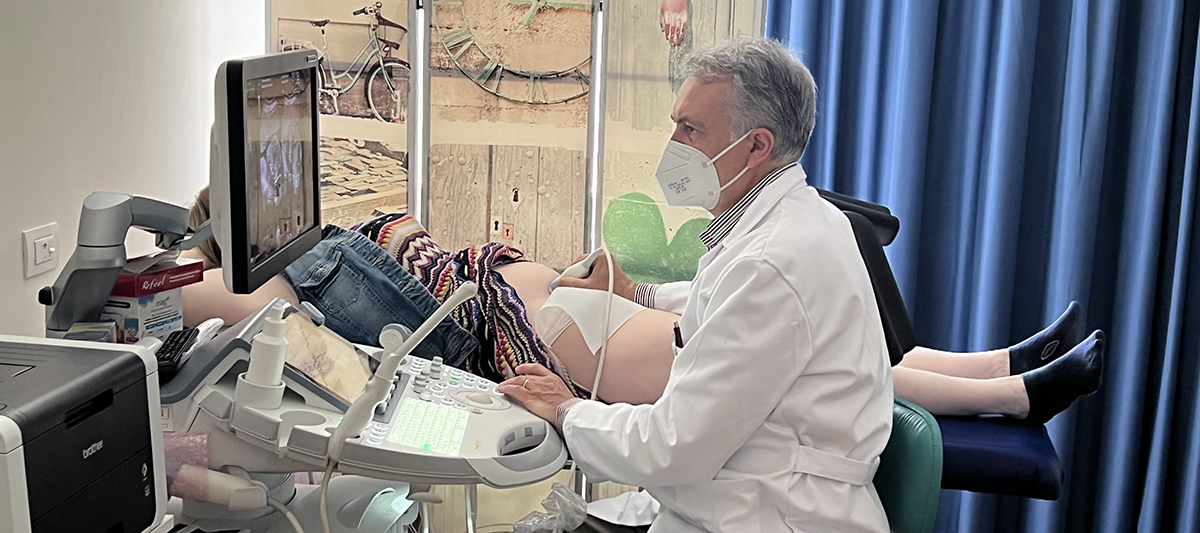
Ecografia in gravidanza
Quante ecografie bisogna fare in gravidanza?
In una gravidanza fisiologica, cioè senza fattori di rischio, sono consigliabili quattro ecografie:
- all’inizio della gravidanza (6-10 settimane), per verificare che la gravidanza sia effettivamente in utero, e valutare il numero dei feti e la presenza del battito cardiaco fetale;
- a 11-13 settimane, per valutare meglio anatomia e dimensioni del feto, ed eventualmente per eseguire il test combinato per lo screening del rischio di anomalie cromosomiche;
- a 19-21 settimane (ecografia morfostrutturale), per effettuare un controllo completo degli organi fetali, dalla testa ai piedi. Inoltre, si valutano la quantità di liquido amniotico e la posizione della placenta e, se i futuri genitori lo desiderano, il medico può rivelare il sesso del bambino;
- a 30-32 settimane, per valutare il corretto accrescimento del feto e controllare la sua presentazione (cefalica, podalica o trasversa) e la posizione della placenta.
L’esame
L’ecografia permette di vedere gli organi del nostro corpo grazie all’utilizzo di onde sonore ad alta frequenza che attraversano i tessuti. L’ecografia è ormai un esame di routine in gravidanza, ed è spesso indispensabile per tenere sotto controllo la salute del bimbo.
Gli ultrasuoni vengono utilizzati nella pratica ostetrica da più di trent’anni e non sono mai stati riportati effetti dannosi, anche a lungo termine, sul feto. Si ritiene, dunque, che l’uso diagnostico dell’ecografia non comporti alcun tipo rischio.
Ecografia morfostrutturale
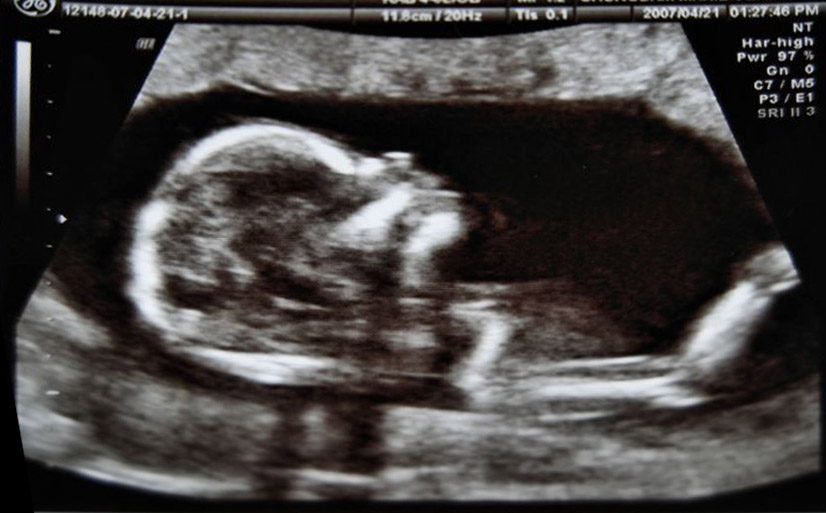
Cos’è
Si tratta di un esame che studia l’anatomia del bambino e lo sviluppo dei vari organi e apparati. È una normale ecografia che va però più in profondità. Questa ecografia viene detta morfologica appunto perché è destinata a studiare la morfologia del feto per escludere, o accertare, la presenza di malformazioni.
Una verifica importante
È uno degli esami più importanti che una donna si trova ad affrontare durante il delicato periodo della gestazione. È la verifica che, ponendosi a metà strada del periodo gestazionale, fornisce alla futura mamma importanti informazioni circa lo stato di salute del nascituro.
Quando farla
Si effettua tra le 19 e le 21 settimane di gestazione. Il periodo di riferimento da tenere in considerazione per la prescrizione di questo esame, è un elemento molto importante.
Intorno al 5° mese di gravidanza, infatti, il feto è sufficientemente grande per permettere al medico di valutare con precisione la regolare formazione ed il corretto sviluppo di alcuni organi vitali. Tuttavia, nel caso in cui si presumano eventuali problemi a carico degli organi vitali del feto, può essere richiesta anche una morfologica precoce, che può essere effettuata sin dalla 16ma settimana.
Ecografia in 3D/4D
L’ecografia 3D
Grazie ad una tecnologia avanzata, questo tipo di ecografia riesce a memorizzare un certo numero di sezioni effettuando delle foto tridimensionali del feto, che non solo sono accurate e ad alta definizione, ma danno un’idea più concreta di come è in realtà il bambino. Il periodo della gravidanza in cui è più probabile riuscire ad ottenere immagini soddisfacenti del viso del bambino è tra le 26 e le 34 settimane.
I vantaggi rispetto all’ecografia tradizionale
La possibilità di vedere il feto in tridimensionale facilita la diagnosi di eventuali anomalie, non solo del cordone ombelicale, ma anche degli arti e di tutte le strutture di superficie. Consente inoltre la diagnostica precoce di anomalie del torace e di organi fetali interni. Permette di avere delle proiezioni di organi e strutture in bidimensionale, solitamente non ottenibili con l’ecografia tradizionale, soprattutto se ci si trova davanti a casi di angolazione fetale sfavorevole. Un fattore quest’ultimo fondamentale per lo studio del cuore del feto.
L’ecografia 4D
L’ecografia in 4D consente di vedere il bambino in tridimensionale, in movimento e in tempo reale. Insomma, i futuri genitori possono vedere il piccolo “in diretta”. Per ottenere questo vengono utilizzare delle speciali sonde che acquisiscono dai 25 ai 30 fotogrammi al secondo, trasformando così le foto in video. lo possiamo addirittura osservare mentre sbadiglia o muove le mani.
Translucenza nucale e DuoTest
Translucenza Nucale
Grazie agli esami di screening prenatale come la translucenza nucale, è possibile calcolare sin dalle prime settimane di gestazione la percentuale di rischio di alcune anomalie cromosomiche del feto come, per esempio, la sindrome di Down. Il rischio può successivamente essere confermato o smentito mediante i test diagnostici invasivi come la Villocentesi e l’Amniocentesi.
La translucenza nucale è la misurazione, mediante un’ecografia, dello spessore di una minuscola falda di liquido posta fra la cute e la colonna vertebrale del feto, a livello della nuca, che, dalla 11a alla 14a settimana di gestazione ha il maggior spessore e la migliore visualizzazione. L’associazione della translucenza nucale a un’ecografia precoce è fondamentale per l’attendibilità di questo esame: se sono già visibili anomalie fetali maggiori in un’epoca così precoce, aumenta notevolmente il rischio di anomalie cromosomiche.
Il risultato di questo esame non dà diagnosi certa, ma esprime il rischio che il bambino presenti un difetto cromosomico: maggiore è lo spessore della translucenza nucale, più grande è il rischio di anomalia. Inoltre, questo esame fornisce indicazioni anche per le cardiopatie congenite (cioè presenti fin dalla nascita), anomalie scheletriche e alcune sindromi genetiche.
Il DuoTest
Tramite il DuoTest, in un campione di sangue materno ottenuto con un semplice prelievo di sangue, vengono dosate due sostanze: la frazione libera della subunità beta della gonadotropina corionica (BhCG) e la plasmaproteina A (PAPP-A, Pregnancy-Associated Plasma Protein, ovvero plasmaproteina A associata alla gravidanza), che sono normalmente prodotte dall’unità feto-placenta. Il DuoTest viene eseguito, in genere, abbinato alla translucenza nucale tra la 11a e la 14a settimana.
Ecoflussimetria Doppler
Che cos’è la ecoflussimetria Doppler?
È un’indagine che si basa sullo studio dei flussi sanguigni nella madre (arteria uterina) e nel feto (arteria ombelicale, cerebrale, distretto venoso) tramite un apparecchio ecografico dotato appunto di Color Doppler. L’esame non è invasivo e può essere ripetuto più volte a giudizio del ginecologo curante. Lo scopo dell’ecoflussimetria Doppler è individuare precocemente l’alterazione dei flussi sanguigni nel feto che può portare ad una carenza cronica di ossigeno ed a danni anche irreversibili.
Quando si esegue?
Può essere eseguita durante l’ecografia morfologica per valutare il flusso nelle arterie uterine materne. Nel terzo trimestre in genere tra le 28 e 32 settimane combinata all’ecografia di accrescimento. In casi a rischio viene eseguita a 11-14 settimane durante la valutazione della translucenza nucale per valutare la normale formazione della placenta. In condizioni di rischio e nelle gravidanze gemellari viene eseguita a partire dalla 24esima settimana ad intervalli stabiliti dalla severità del quadro clinico.
L’ecoflussimetria Doppler non è un esame di routine; diventa necessario soltanto nel caso di gravidanza a rischio.
Travaglio e parto fisiologico
Il momento della nascita
La gravidanza è un periodo molto complesso e dinamico, durante il quale si vengono a costituire sentimenti nuovi e contrastanti, si elaborano regole e abitudini nuove, ci si inizia a preparare psicologicamente e fisicamente al momento della nascita. È fondamentale per questo circondarsi di operatori esperti, con i quali instaurare un rapporto di massima fiducia. Esistono oggi numerosi corsi di preparazione al parto che aiutano le donne a comportarsi in modo più consapevole e ad affrontare con serenità il momento della nascita.
Prepararsi al parto con serenità
Il dottor Paolillo Diodati suggerisce alle future madri corsi di formazione, singoli e di coppia, per prepararsi nel modo migliore al parto, stabilendo un contatto profondo con le proprie percezioni e le proprie capacità. I corsi di preparazione non servono solo a controllare il dolore, ma anche ad aumentare il senso di sicurezza e di autostima; a dare informazioni sulla gravidanza, sul parto, sulle implicazioni psicologiche di queste esperienze, sull’evoluzione delle dinamiche di coppia e sulle capacità del bambino. Tutto questo servirà ad affrontare il parto nel modo migliore, con serenità e gioia.
Parto operativo
Normali complicazioni
Durante il parto, si può andare incontro a complicazioni, soprattutto nella fase espulsiva o in quella del travaglio. In questi casi i medici possono decidere di andare avanti con il parto operativo, utilizzando alcuni strumenti per facilitare la fuoriuscita del bambino ed evitare di mettere in pericolo la sua vita e quella della mamma. Si parla di parto operativo quando l’estrazione del bambino avviene per via vaginale con l’aiuto di strumenti quali la ventosa (che aderisce alla testa del piccolo permettendo una trazione dolce) e il forcipe (oggi abbandonato in favore della ventosa). Nel punto di applicazione della ventosa il bambino può presentare un leggero gonfiore, detto “trauma da parto”, destinato a scomparire velocemente nei giorni successivi. Pratica possibile nel parto operativo è la manovra Kristeller, che consiste in una spinta sul pancione per favorire la fuoriuscita del bambino. La manovra non viene eseguita più di tre volte consecutive, per evitare di arrecare problemi alla mamma o al bambino. Questo tipo di assistenza è l’unica possibilità quando la testa è già impegnata nello scavo pelvico e diventerebbe difficoltoso praticare un’estrazione dall’alto con il taglio cesareo.
Il parto operativo implica, il più delle volte, l’episiotomia, ovvero il taglio del perineo, come unica misura per evitare una lacerazione profonda.
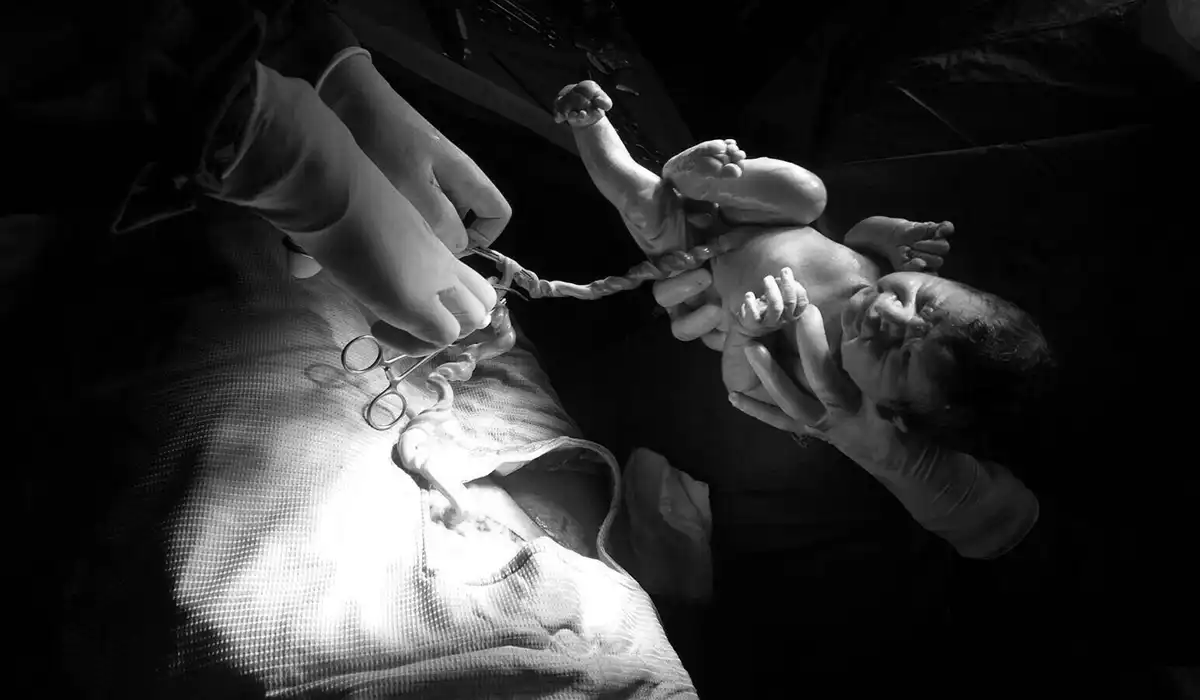
Il parto cesareo
Qualche volta può essere necessario eseguire un parto cesareo, in cui si effettua un piccolo taglio nell’addome e nell’utero della mamma per permettere l’estrazione del bambino. In genere si effettua in anestesia locale (spinale o epidurale) oppure in anestesia totale. Il parto cesareo può essere stato programmato in anticipo o può essere consigliabile quando il parto per via vaginale lasci prevedere un rischio aumentato di complicazioni: per esempio se alla fine della gravidanza il bambino si trova in una posizione diversa da quella abituale. A volte il parto cesareo può essere consigliato all’ultimo momento, di solito quando il travaglio è già cominciato, ma va avanti troppo lentamente, oppure perché le condizioni del bambino non sono buone, oppure per questi due motivi insieme. Un parto cesareo può dare altrettanta gioia di un parto per via vaginale, e se sarà necessario non dovrà per questo essere considerato come una sconfitta. La cosa più importante è la sicurezza della mamma e del bambino.